Itsenko-Cushingi sündroom ilmneb sageli pikaajalise või sagedase ravi korral hormonaalsete ravimitega, mis on tingitud kortikosteroidide hormoonide suurenenud produktsioonist, samuti mitmetel muudel põhjustel. See patoloogia on üsna tõsine, mistõttu on oluline tähelepanu juhtida sümptomitele, et ravi õigeaegselt alustada.
Sündroomi kirjeldus
Cushingi sündroom tekib neerupealiste liigse töö tõttu, mille tõttu keha on üleküllastunud kortisooliga. Seda saab kõrvaldada hüpofüüsi poolt, mis toodab adrenokortikotroopset hormooni. Siiski mõjutab hüpotalamus hüpofüüsi, mis omakorda toodab liberiine ja statiine.
Selle tulemusena moodustub omapärane tegevusahel. Mis tahes seose rikkumise korral tekib neerupealiste koore suurenenud sekretsioon.
Selle tulemusena tekib Itsenko-Cushingi sündroom. Kortisooli koguse ületamine kehas viib valguühendite lagunemiseni ja jagunemisele, mille tõttu hakkavad paljud kuded ja struktuurid muutuma. Esiteks mõjutavad luud, nahk, lihased, elundid. Mida kaugemal on lagunemise protsessid, seda suurem on düstroofia ja atroofia protsess. Samuti katkestas süsivesikute ainevahetus.
Selle sündroomi peamised vormid:
- ACTH või sõltuv vorm. See hõlmab ACTH ektoopilise tootmise sündroomi, kui TSH tase suureneb. Selle tulemusena kasvavad neerupealiste eraldi tsoonid, mistõttu toodetakse kortisooli ja androgeene suurtes kogustes kui keha vajab. Selline haiguse vorm moodustab umbes 20% juhtudest. Mõnikord võib patsientidel isegi suurenenud glükokortikosteroidide märke puududa. See seisund on tingitud haiguse kiirest arengust. Kõige sagedamini on selline haigus iseloomulik inimestele, kellel on väikerakk-kopsuvähk.
- Sõltumatu Cushingi sündroom. Primaarsed neoplasmad neerupealistes või nende sõlmede kasvu põhjustavad kõige sagedamini selle seisundi tekkimist. Selle sündroomi korral pärsitakse AKTH tootmist hüpofüüsi poolt. 70% juhtudest ilmneb see vorm healoomuliste neerupealiste kasvajate tõttu. Lisaks mõjutab see patoloogiline vorm naisi peaaegu kümme korda sagedamini kui mehi.
Millised on arengu põhjused?
See tabel ütleb teile rohkem põhjuste, ohustatud inimeste kohta:
| Peamine põhjus | Riskirühmad | Sümptomid |
| Kasvaja | Need on enamasti naised, kellel on pahaloomulised kasvajad. | Põhjus - hormoonid tootvad kasvajad. Lisaks võivad kasvajad paikneda maksas, kopsudes, sugunäärmetes jne. |
| Neerupealiste adenoom | Ohus on need, kellel on endokriinsed häired. Umbes 18% kogu Cushingi sündroomi juhtudest. | Põhjuseks on neerupealise koore kasvaja.
|
| Neerupealiste vähk | Enamasti mõjutasid nad geneetilise eelsoodumusega naisi. Väga harva, kuid lapse võib kalduda endokriinset tüüpi kasvaja tekke suhtes. | Selle tulemusena suureneb sündroomi tekkimist põhjustavate kasvajate risk. |
| Itsenko-Cushingi haigus | 20–40-aastased naised. | Haigus esineb peaaju vigastuste, aju kahjustavate infektsioonide tõttu. Sellised patoloogiad tekivad sageli naistel, kes on lapse just sünnitanud. |
| Ravimid | 20-40-aastastel naistel. Glükokortikoidhormoonidega ravimite võtmine. Näiteks prednisoloon või deksametasoon, teised ravimid, mida kasutatakse lupuse, astma raviks. | Kui põhjus on ravimites, on vaja annust vähendada nii kiiresti kui võimalik. Peaasi on seda teha, ilma et see piiraks peamise patoloogia ravi. |
Itsenko-Cushingi sündroomi sümptomid
Selle sündroomi kliinilised ilmingud on spetsiifilised ja mitmekesised. Selle patoloogiaga areneb närvisüsteemi, kardiovaskulaarsete ja reproduktiivsüsteemide talitlushäired.
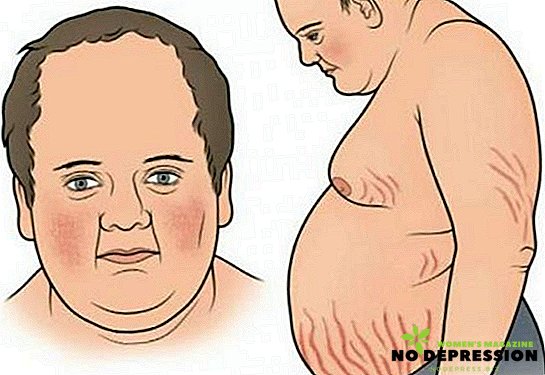
Haiguse esimene märk on haigestunud rasvumine, mida iseloomustab rasva ebaühtlane ladestumine organismi. Kuid kõige sagedamini on nahaalune rasv kõige tugevam kaela, rindkere, kõhu, näo suhtes. Nägu muutub nagu kuu, omandab lilla tooni, ebaloomulikku punastust.
Cushingi sündroomiga patsientide arv muutub ebakorrapäraseks. Punasest sinakas toonist on triibud või venitusarmid. Selle põhjuseks on vedeldatud naha liigne venitamine.
Selle sündroomi naha ilmingud hõlmavad ka:
- akne;
- akne;
- hematoomid;
- aeglane haavade paranemine.
Aja jooksul muutub nahale marmorist varjund, millel on tugev vaskulaarne muster. Küünarnukkidel, kaelal, kõhul võib nahk muuta värvi, mis on tingitud melaniini liigsest ladestumisest.
 Selle patoloogiaga esineb lihasüsteemi kahjustus, mis väljendub lihaste alatoitumuses või hüpertoonias. See on tingitud lihaste trofilistest protsessidest.
Selle patoloogiaga esineb lihasüsteemi kahjustus, mis väljendub lihaste alatoitumuses või hüpertoonias. See on tingitud lihaste trofilistest protsessidest.
Selle patoloogiaga seostatakse ka seksuaalset düsfunktsiooni. See väljendub naiste menstruaaltsükli rikkumises, meeste seksuaalse soovi vähenemises.
Teine sümptom on osteoporoos, st luu tiheduse vähenemine.
Seda esineb luu rasketes ainevahetushäiretes, kui katabolism domineerib luu moodustumise protsesside üle. Närvisüsteemi lüüasaamisega võib patsientidel esineda erinevaid häireid: inhibeerimine, apaatia, depressioon. Samuti võib tekkida unetus ja psühhoos. Kesknärvisüsteemi häired avalduvad pidevas agressioonis, vihas, ärevuses.
Üldised sümptomid on järgmised:
- nõrkus;
- peavalud;
- väsimus;
- janu;
- sagedane urineerimine.
Cushingi sündroom võib olla kerge, mõõdukas või raske. Haiguse progresseeruvat kulgu iseloomustab sümptomite suurenemine, sümptomite järkjärguline tekkimine toimub 10 aasta jooksul.
Lastel diagnoositakse sümptomid väga harva. Kuid haiguse esimene märk on rasvumine ja puberteeti saab edasi lükata. Poistel võib olla suguelundite hüpoplaasia, tüdrukutel on munasarjade düsfunktsioon, menstruatsioon puudub.
Kesknärvisüsteemi kahjustused, luud, nahk on sarnased täiskasvanute omadega. Kuid rasedus naistel, kes põevad Cushingi sündroomi, esineb harva seksuaalse düsfunktsiooni tõttu. Kui palju on raseduse prognoos ebasoodne: enneaegne sünnitus, spontaansed abordid võivad tekkida varases perioodis.
Õigeaegse ravi puudumisel võib see sündroom põhjustada tõsiste tüsistuste tekkimist:
- sepsis;
- südamepuudulikkus;
- aju vereringe rikkumine;
- osteoporoos;
- naha bakteriaalne või seene põletik;
- suhkurtõbi;
- urolitiasis.
Diagnostilised meetmed
Selle sündroomi diagnoos põhineb patsiendi kaebustel, sõeluuringute tulemustel. Spetsialist alustab üldise eksamiga, pöörates tähelepanu keharasva määrale ja iseloomule, näo naha seisundile, uurib analüüside tulemusi:
 Patsientide uriinis määrab kortisooli tase. Kui see ületab normi 3-4 korda, kinnitatakse diagnoos.
Patsientide uriinis määrab kortisooli tase. Kui see ületab normi 3-4 korda, kinnitatakse diagnoos.- Testida deksametasooniga. Tervetel inimestel vähendab see ravim kortisooli taset, patsientidel seda ei esine.
- Hemogramm.
- Vere biokeemiline analüüs. Cushingi sündroomi korral täheldatakse hüperglükeemiat, hüperkolesteroleemiat.
- Osteoporoosi markerite testides on võimalik tuvastada osteokaltsiini madalat taset - see on luu moodustumise marker.
- TSH analüüs. Selle patoloogiaga väheneb kilpnäärme stimuleeriva hormooni tase.
- Hüpofüüsi ja neerupealiste tomograafilised uuringud onkogeneesi, selle suuruse, asukoha määramiseks.
- Luustiku röntgenuuringud peaksid määrama osteoporoosi või murdude esinemise märke.
- Täiendav diagnostiline meetod - siseorganite ultraheli.
Kuidas on ravi?
Sellest sündroomist vabanemiseks tuleb kõigepealt kindlaks teha põhjus, seejärel normaliseerida kortisooli tase veres. Kui haigus oli põhjustatud glükokortikoididega, tuleb need järk-järgult tühistada või asendada teiste ravimitega.
Ravimite ravi
Cushingi sündroomiga patsiendid on glükokortikoidide, näiteks ketokonasooli, neerupealiste sünteesi inhibiitorid.
Samuti viiakse läbi sümptomaatiline ravi:
- diureetikumid, nagu furosemiid;
- antihüpertensiivsed ravimid - Capoten või bisoprolool;
- hüpoglükeemilised ained - Diabeton, Siofor;
- südame glükosiidid - Strofantin;
- immunomodulaatorid - Immunal;
- rahustid - Corvalol ja Valocordin;
- multivitamiini kompleksid.
Kirurgiline ravi
Selle sündroomi operatsioon on järgmiste toimingute teostamine:
- Adrenalektoomia. See on kahjustatud neerupealise eemaldamine. Healoomuliste kasvajate korral viiakse läbi osaline andrenalektoomia - sel juhul eemaldatakse ainult kasvaja ja organ säilitatakse. Tulevikus saadetakse biomaterjal histoloogiliseks uurimiseks, et saada teavet kasvaja tüübi kohta. Pärast sellise operatsiooni läbiviimist peab patsient kogu oma elu jooksul võtma glükokortikoide.
- Selektiivne adenomektoomia. See on kõige tõhusam viis probleemist vabanemiseks. Hüpofüüsi kasvajad eemaldavad neurokirurgid ninaõõne kaudu. Patsient taastatakse kiiresti ja naaseb tavalisele eluviisile. Kui kasvaja asub kõhunäärmes või muudes organites, eemaldatakse see minimaalselt invasiivse sekkumise teel.
- Neerupealiste hävitamine on veel üks ravi, mis kõrvaldab hüperplaasia, süstides naha kaudu skleroseerivat ainet.
Prognoosid
Cushingi sündroom on tõsine haigus, mis mõne päeva pärast ei kao. Kahel kümnest juhtumist (kui ei ole õigeaegset ravi) on surma tõenäosus 40%. See toimub organismis pöördumatute muutuste tagajärjel.
Siiski on arstidel mitmeid soovitusi:
- On vaja järk-järgult suurendada füüsilist pingutust, pöörduda tagasi tavapärase elurütmi juurde, kasutades kergeid treeninguid ilma liigse tööta.
- On vaja järgida õige ja tasakaalustatud toitumist.
- Veenduge, et teete vaimset võimlemist, näiteks loogilisi harjutusi, ülesandeid ja rebusi.
- Psühho-emotsionaalse seisundi normaliseerimine aitab haigusega kiiremini toime tulla.
- On vaja järgida optimaalset töö- ja puhkamisviisi.
Kui selle sündroomiga on pahaloomulisi kasvajaid, ei pruugi prognoos olla täiesti soodne. Ainult 20% juhtudest pärast toimingut on võimalik positiivne tulemus. Aga kui kasvajal on healoomuline päritolu, siis pärast kirurgilist eemaldamist on 100% juhtudest täheldatud positiivset dünaamikat.


 Patsientide uriinis määrab kortisooli tase. Kui see ületab normi 3-4 korda, kinnitatakse diagnoos.
Patsientide uriinis määrab kortisooli tase. Kui see ületab normi 3-4 korda, kinnitatakse diagnoos.